PENDAHULUAN
Hampir semua orang pernah mengalami nyeri pinggang, hal ini menunjukan seringnya gejala ini dijumpai pada sebagian besar penderita. Sakit pinggang merupakan keluhan banyak penderita yang berkunjung ke dokter. Yang dimaksud dengan istilah sakit pinggang bawah ialah nyeri, pegal linu, ngilu, atau tidak enak didaerah lumbal berikut sacrum. Dalam bahasa inggris disebut dengan istilah Low Back Pain (LBP).
Penyebab LBP bermacam-macam dan multifaktorial; banyak yang ringan, namun ada juga yang berat yang harus ditanggulangi dengan cepat dan tepat. Mengingat tingginya angka kejadian LBP, maka tidaklah bijaksana untuk melakukan pemeriksaan laboratorium yang mendalam secara rutin pada tiap penderita. Hal ini akan memakan waktu yang lama, dengan melakukan anamnesis dan pemeriksaan fisik yang seksama dan dibantu oleh pemeriksaan laboratorium yang terarah, maka penyebab LBP dapat ditegakan pada sebagian terbesar penderita
Untuk lebih mendalami tentang low back pain, sejenak perlu diketahui dahulu fungsi dari tulang belakang. Tulang belakang merupakan daerah penyokong terbanyak dalam fungsi tubuh. Tulang belakang terdiri atas 33 ruas yang merupakan satu kesatuan fungsi dan bekerja bersama-sama melakukan tugas-tugas seperti:
1. memperhatikan posisi tegak tubuh
2. menyangga berat badan
3. fungsi pergerakan tubuh
4. pelindung jaringan tubuh
Pada saat berdiri, tulang belakang memiliki fungsi sebagai penyangga berat badan, sedangkan pada saat jongkok atau memutar, tulang belakang memiliki fungsi sebagai penyokong pergerakan tersebut. Struktur dan peranan yang kompleks dari tulang belakang inilah yang seringkali menyebabkan masalah.
Pada makalah ini pengertian nyeri pinggang bawah digunakan untuk menjelaskan gejala nyeri yang terlokalisir didaerah lumbal atau nyeri yang menjalar ke tungkai atau kaki dengan menyingkirkan penyebab nyeri lain yang spesifik.
DEFINISI
Nyeri pinggang bawah atau low back pain merupakan rasa nyeri, ngilu, pegal yang terjadi di daerah pinggang bagian bawah. Nyeri pinggang bawah bukanlah diagnosis tapi hanya gejala akibat dari penyebab yang sangat beragam.
Low Back Pain menurut perjalanan kliniknya dibedakan menjadi dua yaitu :
A. Acute low back pain
Rasa nyeri yang menyerang secara tiba-tiba, rentang waktunya hanya sebentar, antara beberapa hari sampai beberapa minggu. Rasa nyeri ini dapat hilang atau sembuh. Acute low back pain dapat disebabkan karena luka traumatic seperti kecelakaan mobil atau terjatuh, rasa nyeri dapat hilang sesaat kemudian. Kejadian tersebut selain dapat merusak jaringan, juga dapat melukai otot, ligamen dan tendon. Pada kecelakaan yang lebih serius, fraktur tulang pada daerah lumbal dan spinal dapat masih sembuh sendiri. Sampai saat ini penatalaksanan awal nyeri pinggang acute terfokus pada istirahat dan pemakaian analgesik.
B. Chronic low back pain
Rasa nyeri yang menyerang lebih dari 3 bulan atau rasa nyeri yang berulang-ulang atau kambuh kembali. Fase ini biasanya memiliki onset yang berbahaya dan sembuh pada waktu yang lama. Chronic low back pain dapat terjadi karena osteoarthritis, rheumatoidarthritis, proses degenerasi discus intervertebralis dan tumor.
Disamping hal tersebut diatas terdapat juga klasifikasi patologi yang klasik yang juga dapat dikaitkan LBP. Klasifikasi tersebut adalah :
Nyeri pinggang merupakan masalah kesehatan masyarakat yang penting pada semua negara. Besarnya masalah yang diakibatkan oleh nyeri pinggang dapat dilihat dari ilustrasi data berikut. Pada usia kurang dari 45 tahun, nyeri pinggang menjadi penyebab kemangkiran yang paling sering, penyebab tersering kedua kunjungan kedokter, urutan kelima masuk rumah sakit dan masuk 3 besar tindakan pembedahan. Pada usia antara 19-45 tahun, yaitu periode usia yang paling produktif, nyeri pinggang menjadi penyebab disabilitas yang paling tinggi.
Di Indonesia, LBP dijumpai pada golongan usia 40 tahun. Secara keseluruhan, LBP merupakan keluhan yang paling banyak dijumpai (49 %). Pada negara maju prevalensi orang terkena LBP adalah sekitar 70-80 %. Pada buruh di Amerika, kelelahan LBP meningkat sebanyak 68 % antara thn 1971-1981.
Sekitar 80-90% pasien LBP menyatakan bahwa mereka tidak melakukan usaha apapun untuk mengobati penyakitnya jadi dapat disimpulkan bahwa LBP meskipun mempunyai prevalensi yang tinggi namun penyakit ini dapat sembuh dengan sendirinya.
ANATOMI
Struktur utama dari tulang punggung adalah vertebrae, discus invertebralis, ligamen antara spina, spinal cord, saraf, otot punggung, organ-organ dalam disekitar pelvis, abdomen dan kulit yang menutupi daerah punggung.
Columna vertebralis (tulang punggung) terdiri atas :
1. Vertebrae cervicales 7 buah
2. Vertebrae thoracalis 12 buah
3. Vertebrae lumbales 5 buah
4. Vertebrae sacrales 5 buah
5. Vertebrae coccygeus 4-5 buah
Vertebra cervicales, thoracalis dan lumbalis termasuk golongan true vertebrae.
Pada vertebrae juga terdapat otot-otot yang terdiri atas :
1. Musculus trapezius
2. Muskulus latissimus dorsi
3. Muskulus rhomboideus mayor
4. Muskulus rhomboideus minor
5. Muskulus levator scapulae
6. Muskulus serratus posterior superior
7. Muskulus serratus posterior inferior
8. Muskulus sacrospinalis
9. Muskulus erector spinae
10. Muskulus transversospinalis
11. Muskulus interspinalis
Otot-otot tersebut yang menghubungkan bagian punggung ke arah ekstrremitas maupun yang terdapat pada bagian punggung itu sendiri.Otot pada punggung memiliki fungsi sebagai pelindung dari columna spinalis, pelvis dan ekstremitas. Otot punggung yang mengalami luka mungkin dapat menyebabkan terjadinya low back pain.
PENYEBAB
Penyebab nyeri pinggang bawah bermacam-macam dan multifaktor. Di antaranya dapat disebut :
1) KELAINAN KONGENITAL
Kelainan kongenital tidak merupakan penyebab nyeri pinggang bawah yang penting. Kelainan kongenital yang dapat menyebabkan nyeri pinggang bawah adalah :
a) Spondilolisis dan spondilolistesis
Pada Spondilolisis tampak bahwa sewaktu pembentukan korpus vertebrae itu ( in utero ) arkus vertebrae tidak bertemu dengan korpus vertebraenya sendiri.
Pada spondilolistesis korpus vertebrae itu sendiri ( biasanya L5 ) tergeser ke depan.
Walaupun kejadian ini terjadi sewaktu bayi itu masih berada dalam kandungan, namun ( oleh karena timbulnya kelinan-kelainan degeneratif ) sesudah berumur 35 tahun, barulah timbul keluhan nyeri pinggang. Nyeri pinggang ini berkurang / hilang bila penderita duduk atau tidur. Dan akan bertambah, bila penderita itu berdiri atau berjalan.
Spondilolitesis dapat mengakibatkan tertekuknya radiks L5 sehingga timbul nyeri radikuler.
b) Spina Bifida
Bila di daerah lumbosakral terdapat suatu tumor kecil yang ditutupi oleh kulit yang berbulu, maka hendaknya kita waspada bahwa didaerah itu ada tersembunyi suatu spina bifida okulta.
Pada foto rontgen tampak bahwa terdapat suatu hiaat pada arkus spinosus di daerah lumbal atau sakral. Karena adanya defek tersebut maka pada tempat itu tidak terbentuk suatu ligamentum interspinosum.
Keadaan ini akan menimbulkan suatu “lumbo-sakral sarain” yang oleh si penderita dirasakan sebagai nyeri pinggang.
c) Stenosis kanalis vertebralis
Diagnosis penyakit ini ditegakkan secara radiologis. Walaupun penyakit telah ada sejak lahir, namun gejala-gejalanya baru tampak setelah penderita berumur 35 tahun.
Gejala yang tampak adalah timbulnya nyeri radikuler bila si penderita jalan dengan sikap tegak. Nyeri hilang begitu penderita berhenti jalan atau bila ia duduk. Untuk menghilangkan rasa nyerinya maka penderita lantas jalan sambil membungkuk.
d) Spondylosis lumbal
Penyakit sendi degeneratif yang mengenai vertebra lumbal dan discus intervertebralis, yang menyebabkan nyeri dan kekakuan.
e) Spondylitis.
Suatu bentuk degeneratif sendi yang mengenai tulang belakang . ini merupakan penyakit sistemik yang etiologinya tidak diketahui, terutama mengenai orang muda dan menyebabkan rasa nyeri dan kekakuan sebagai akibat peradangan sendi-sendi dengan osifikasi dan ankilosing sendi tulang belakang.
2) TRAUMA DAN GANGGUAN MEKANIS
Trauma dan gngguan mekanis merupakan penyebab utam nyeri pinggang bawah. Pada orang-orang yang tidak biasa melakukan pekerjaan otot atau sudah lama tidak melakukan kegiatan ini dapat menderita nyeri pinggang bawah yang akut. Cara bekerja di pabrik atau di kantor dengan sikap yang salah lama-lama nenyebabkan nyeri pinggang bawah yang kronis.
Patah tulang, pada orang yang umurnya sudah agak lanjut sering oleh karena trauma kecil saja dapat menimbulkan fraktur kompresi pada korpus vertebra. Hal ini banyak ditemukan pada kaum wanita terutam yang sudah sering melahirkan. Dalam hal ini tidak jarang osteoporosis menjadi sebab dasar daripada fraktur kompresi. Fraktur pada salah satu prosesus transversus terutama ditemukan pada orang-orang lebih muda yang melakukan kegiatan olahraga yang terlalu dipaksakan.
Pada penderita dengan obesitas mungkin perut yang besar dapat menggangu keseimbangan statik dan kinetik dari tulang belakang sehingga timbul nyeri pinggang.
Ketegangan mental terutama ketegangan dalam bidang seksual atau frustasi seksual dapat ditransfer kepada daerah lumbal sehingga timbul kontraksi otot-otot paraspinal secara terus menerus sehingga timbul rasa nyeri pinggang. Analog dengan tension headache maka nyeri pinggang semacam ini dapat dinamakan “tension backache”.
Tidak jarang seorang pemuda mengeluh tentang nyeri pinggang, yang timbul karena adanya anggapan yang salah yaitu bahwa karena seringnya melakukan onani di waktu yang lampau lantas kini sumsum balakangnya telah menjadi kering dan nyeri.
3. RADANG ( INFLAMASI )
Artritis rematoid dapat melibatkan persendian sinovial pada vertebra. Artritis rematoid merupakan suatu proses yang melibatkan jaringan ikat mesenkimal.
Penyakit Marie-Strumpell
Penyakit Marie-Strumpell, yang juga dikenal dengan nama spondilitis ankilosa atau bamboo spine terutama mengenai pria dan teruta mengenai kolum vertebra dan persendian sarkoiliaka. Gejala yang sering ditemukan ialah nyeri lokal dan menyebar di daerah pnggang disertai kekakuan
( stiffness ) dan kelainan ini bersifat progresif.
4. TUMOR ( NEOPLASMA )
Tumor vertebra dan medula spinalis dapat jinak atau ganas. Tumor jinak dapat mengenai tulang atau jaringan lunak. Contoh gejala yang sering dijumpai pada tumor vertebra ialah adanya nyeri yang menetap. Sifat nyeri lebih hebat dari pada tumor ganas daripada tumor jinak. Contoh tumor tulang jinak ialah osteoma osteoid, yang menyebabkan nyeri pinggang terutama waktu malam hari. Tumor ini biasanya sebesar biji kacang, dapat dijumpai di pedikel atau lamina vertebra. Hemangioma adalah contoh tumor benigna di kanalis spinal yang dapat menyebabkan nyeri pinggang bawah. Meningioma adalah tumor intradural dan ekstramedular yang jinak, namun bila ia tumbuh membesar dapat mengakibatkan gejala yang besar seperti kelumpuhan
5. GANGGUAN METABOLIK
Osteoporosis akibat gangguan metabolik yang merupakan penyebab banyak keluhan nyeri pada pinggang dapat disebabkan oleh kekurangan protein atau oleh gangguan hormonal (menopause,penyakit cushing). Sering oleh karena trauma ringan timbul fraktur kompresi atau seluruh panjang kolum vertebra berkurang karena kolaps korpus vertebra.penderita menjadi bongkok dan pendek denga nyeri difus di daerah pinggang.
6. PSIKIS
Banyak gangguan psikis yang dapat memberikan gejala nyeri pinggang bawah.misalnya anksietas dapat menyebabkan tegang otot yang mengakibatkan rasa nyeri,misalnya dikuduk atau di pinggang;rasa nyeri ini dapat pula kemudian menambah meningkatnya keadaan anksietas dan diikuti oleh meningkatnya tegang otot dan rasa nyeri.kelainan histeria,kadang-kadang juga mempunyai gejala nyeri pinggang bawah.
FAKTOR RESIKO
Faktor resiko nyeri pinggang meliputi usia, jenis kelamin, berat badan, etnis, merokok sigaret, pekerjaan, paparan getaran, angkat beban yang berat yang berulang-ulang, membungkuk, duduk lama, geometri kanal lumbal spinal dan faktor psikososial. Pada laki-laki resiko nyeri pinggang meningkat sampai usia 50 tahun kemudian menurun, tetapi pada wanita tetap terus meningkat. Peningkatan insiden pada wanita lebih 50 tahun kemungkinan berkaitan dengan osteoporosis.
LOKASI
Lokasi untuk nyeri pinggang bawah adalah daerah lumbal bawah, biasanya disertai penjalaran ke daerah-daerah lain, antara lain sakroiliaka, koksigeus, bokong, kebawah lateral atau posterior paha, tungkai, dan kaki.
DIAGNOSA
1. ANAMNESA
Beberapa pertanyaan yang dapat diajukan dalam menganamnesa pasien dengan kemungkinan diagnosa Low Back Pain.
1. Apakah terasa nyeri ?
2. Dimana terasa nyeri ?
3. Sudah berapa lama merasakan nyeri ?
4. Bagaimana kuantitas nyerinya? (berat atau ringan)
5. Apa yang membuat nyeri terasa lebih berat atau terasa lebih ringan?
6. Adakah keluhan lain?
7. apakah dulu anda ada menderita penyakit tertentu?
8. bagaimana keadaan kehidupan pribadi anda?
9. bagaimana keadaan kehidupan sosial anda?
2. PEMERIKSAAN
Pemeriksaan fisik secara komprehensif pada pasien dengan nyeri pinggang meliputi evaluasi sistem neurologi dan muskuloskeltal. Pemeriksaan neurologi meliputi evaluasi sensasi tubuh bawah, kekuatan dan refleks-refleks
1. Motorik.
Pemeriksaan yang dilakukan meliputi :
a. Berjalan dengan menggunakan tumit.
b. Berjalan dengan menggunakan jari atau berjinjit.
c. Jongkok dan gerakan bertahan ( seperti mendorong tembok )
2. Sensorik.
a. Nyeri dalam otot.
b. Rasa gerak.
3.Refleks.
Refleks yang harus di periksa adalah refleks di daerah Achilles dan Patella, respon dari pemeriksaan ini dapat digunakan untuk mengetahui lokasi terjadinya lesi pada saraf spinal.
4. Test-Test
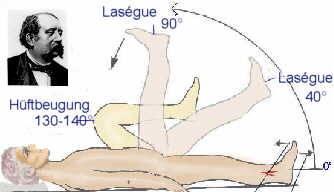
a. Test Lassegue
Pada tes ini, pertama telapak kaki pasien ( dalam posisi 0° ) didorong ke arah muka kemudian setelah itu tungkai pasien diangkat sejauh 40° dan sejauh 90°.
b. Test Patrick
Tes ini dilakukan untuk mendeteksi kelainan di pinggang dan pada sendi sakro iliaka. Tindakan yang dilakukan adalah fleksi, abduksi, eksorotasi dan ekstensi.
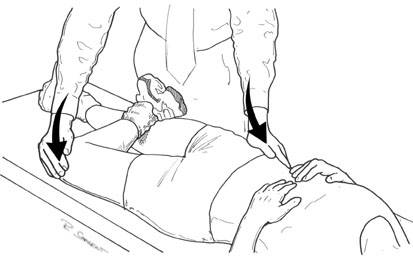
c. Test Kebalikan Patrick
Dilakukan gerakan gabungan dinamakan fleksi, abduksi, endorotasi, dan ekstensi meregangkan sendi sakroiliaka. Test Kebalikan Patrick positif menunjukkan kepada sumber nyeri di sakroiliaka.
PENUNJANG
FOTO
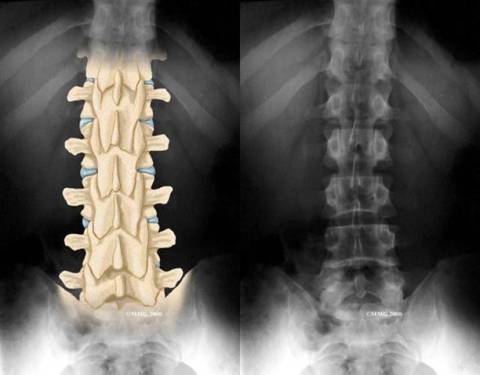
1.Plain
X-ray adalah gambaran radiologi yang mengevaluasi tulang,sendi, dan luka degeneratif pada spinal.Gambaran X-ray sekarang sudah jarang dilakukan, sebab sudah banyak peralatan lain yang dapat meminimalisir waktu penyinaran sehingga efek radiasi dapat dikurangi.X-ray merupakan tes yang sederhana, dan sangat membantu untuk menunjukan keabnormalan pada tulang. Seringkali X-ray merupakan penunjang diagnosis pertama untuk mengevaluasi nyeri punggung, dan biasanya dilakukan sebelum melakukan tes penunjang lain seperti MRI atau CT scan. Foto X-ray dilakukan pada posisi anteroposterior (AP ), lateral, dan bila perlu oblique kanan dan kiri.
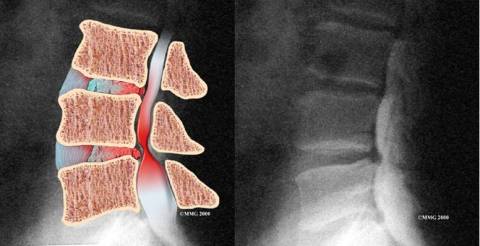
2. Myelografi
Myelografi adalah pemeriksan X-ray pada spinal cord dan canalis spinal. Myelografi merupakan tindakan infasif, yaitu cairan yang berwarna medium disuntikan ke kanalis spinalis, sehingga struktur bagian dalamnya dapat terlihat pada layar fluoroskopi dan gambar X-ray. Myelogram digunakan untuk diagnosa pada penyakit yang berhubungan dengan diskus intervertebralis, tumor spinalis, atau untuk abses spinal.
3. Computed Tornografi Scan ( CT- scan ) dan Magnetic Resonance Imaging (MRI )
CT-scan merupakan tes yang tidak berbahaya dan dapat digunakan untuk pemeriksaan pada otak, bahu, abdomen, pelvis, spinal, dan ekstemitas. Gambar CT-scan seperti gambaran X-ray 3 dimensi.
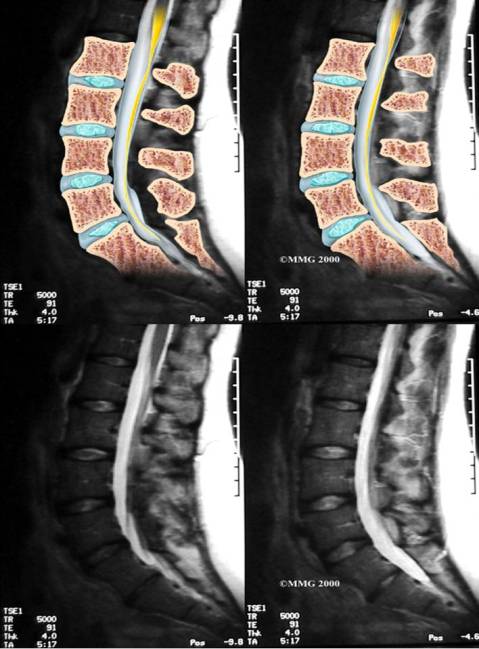
MRI dapat menunjukkan gambaran tulang belakang yang lebih jelas daripada CT-scan. Selain itu MRI menjadi pilihan karena tidak mempunyai efek radiasi. MRI dapat menunjukkan gambaran tulang secara sebagian sesuai dengan yang dikehendaki. MRI dapat memperlihatkan diskus intervertebralis, nerves, dan jaringan lainnya pada punggung.
4. Electro Miography ( EMG ) / Nreve Conduction Study ( NCS )
EMG / NCS merupakan tes yang aman dan non invasif yang digunakan untuk pemeriksaansaraf pada lengan dan kaki.
EMG / NCS dapat memberikan informasi tentang :
1. Adanya kerusakan pada saraf
2. Lama terjadinya kerusakan saraf ( akut atau kronik )
3. Lokasi terjadinya kerusakan saraf ( bagian proksimalis atau distal )
4. Tingkat keparahan dari kerusakan saraf
5. Memantau proses penyembyhan dari kerusakan saraf
Hasil dari EMG dan MRI dapat digunakan untuk mengevaluasi kondisi fisik pasien dimana mungkin perlu dilakukan tindakan selanjutnya yaitu pambedahan.
PENGOBATAN
Obat
1. Obat-obat analgesik
Obat-obat analgesik umumya dibagi menjadi dua golongan besar :
– Analgetik narkotik
Obat-obat golongan ini terutama bekerja pada susunan saraf digunakan untuk menghilangkan rasa sakit yang berasal dari organ viseral. Obat golongan ini hampir tidak digunakan untuk pengobatan LBP karena bahaya terjadinya adiksi pada penggunaan jangka panjang. Contohnya : Morfin, heroin, dll.
– Analgetik antipiretik
Sangat bermanfat untuk menghilangkan rasa nyeri mempunyai khasiat anti piretik, dan beberapa diantaranya juga berkhasiat antiinflamasi. Kelompok obat-obat ini dibagi menjadi 4 golongan :
a) Golongan salisilat
Merupakan analgesik yang paling tua, selain khasiat analgesik juga mempunyai khasiat antipiretik, antiinflamasi, dan antitrombotik. Contohnya : Aspirin
Dosis Aspirin : Sebagai anlgesik 600 – 900 mg, diberikan 4 x sehari
Sebagai antiinflamasi 750 – 1500 mg, diberikan 4 x sehari
Kontraindikasi : Penderita tukak lambung
Resiko terjadinya pendarahan
Gangguan faal ginjal
Hipersensitifitas
Efek samping : Gangguan saluran cerna
Anemia defisiensi besi
Serangan asma bronkial
b) Golongan Paraaminofenol
Paracetamol dianggap sebagai analgesik-antipiretik yang paling aman untuk menghilangkan rasa nyeri tanpa disertai inflamasi.
Dosis terapi : 600 – 900 mg, diberikan 4 x sehari
c) Golongan pirazolon
Dipiron mempunyai aceptabilitas yang sangat baik oleh penderita, lebih kuat dari pada paracetamol, dan efek sampingnya sangat jarang.
Dosis terapi : 0,5 – 1 gram, diberikan 3 x sehari
d) Golongan asam organik yang lain
Derivat asam fenamat
Yang termasuk golongan ini misalnya asam mefenamt, asam flufenamat, dan Na- meclofenamat.Golongan obat ini sering menimbulkan efek samping terutama diare.Dosis asam mefenamat sehari yaitu 4×500 mg,sedangkan dosis Na-meclofenamat sehari adalah 3-4 kali 100 mg.
Derivat asam propionat
Golongan obat ini merupakan obat anti inflamasi non steroid (AINS) yang relatif baru, yang juga mempunyai khasiat anal getik dam anti piretik. Contoh obat golongan ini misalnya ibuprofen, naproksen, ketoprofen, indoprofen dll.
Derifat asam asetat
Sebagai contoh golonagn obat ini ialah Na Diklofenak. Selain mempunyai efek anti inflamasi yang kuat, juga mempunyai efek analgesik dan antipiretik. Dosis terapinya 100-150 mg 1 kali sehari.
Derifat Oksikam
Salah satu contohnya adalah Piroxicam, dosis terapi 20 mg 1 kali sehari.
Fisioterapi
a. Terapi Panas
Terapi menggunakan kantong dingin – kantong panas. Dengan menaruh sebuah kantong dingin di tempat daerah punggung yang terasa nyeri atau sakit selama 5-10 menit. Jika selama 2 hari atau 48 jam rasa nyeri masih terasa gunakan heating pad (kantong hangat).
b. Elektro Stimulus
– Acupunture
Menggunakan jarum untuk memproduksi rangsangan yang ringan tetapi cara ini tidak terlalu efisien karena ditakutkan resiko komplikasi akibat ketidaksterilan jarum yang digunakan sehingga menyebabkan infeksi.
– Ultra Sound
Untuk menghangatkan

– Radiofrequency Lesioning
Dengan menggunakan impuls listrik untuk merangsang saraf
– Spinal Endoscopy
Dengan memasukkan endoskopi pada kanalis spinalis untuk memindahkan atau menghilangkan jaringan scar.
– Percutaneous Electrical Nerve Stimulation (PENS)
– Elektro Thermal Disc Decompression
– Trans Cutaneous Electrical Nerve Stimulation ( TENS )
Menggunakan alat dengan tegangan kecil.
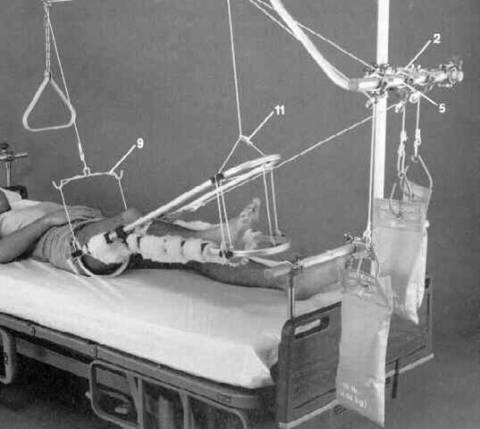
c. Traction
Helaan atau tarikan pada badan ( punggung ) untuk kontraksi otot.
d. Pemijatan atau massage
Dengan terapi ini bisa menghangatkan, merileksi otot belakang dan melancarkan
perdarahan.
Latihan Low Back Pain dapat dilakukan sebagai berikut :
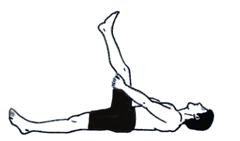
a. Lying supine hamstring stretch
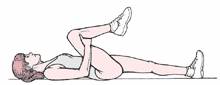
b. Knee to chest stretch

c. Pelvic Tilt

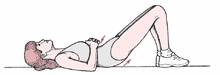
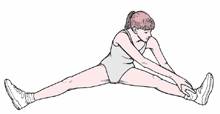
d. Sitting leg stretch

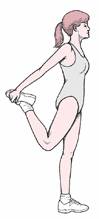
e. Hip and quadriceps stretch
e. Alat Bantu
1. Back corsets.
Penggunaan penahan pada punggung sangat membantu untuk mengatasi Low Back Pain yang dapat membungkus punggung dan perut.

2. Tongkat Jalan
Operasi
Tipe operasi yang dilakukan oleh dokter bedah tergantung pada tulang belakang/punggung pasien. Biasanya prosedurnya menyangkut pada LAMINECTOMY yang mana menghendaki bagian yang dinagkat dari vertebral arch untuk memperoleh kepastian apa penyebab dari LBP pasien. Jika disc menonjol atau bermasalah, para ahli bedah akan melakukan bagian laminectomy untuk mencari tahu vertebral kanal, mengidentisir ruptered disc ( disc yang buruk ), dan mengambil atau memindahkan bagian yang baik dari disc yang bergenerasi, khususnya kepingan atau potongan yang menindih saraf.
Ahli bedah mungkin mempertimbangkan prosedur kedua yaitu SPINAL FUSION, jika si pasien merasa membutuhkan keseimbangan di bagian spinenya. Spinal fusion merupakan operasi dengan menggabungkan vertebral dengan bone grafts. Kadang graft tersebut dikombinasikan dengan metal plate atau dengan alat yang lain.
Ada juga sebagian herniated disc ( disc yang menonjol ) yang dapat diobati dengan teknik PERCUTANEOUS DISCECTOMY, yang mana discnya diperbaiki menembus atau melewati kulit tanpa membedah dengan menggunakan X-ray sebagai pemandu. Ada juga cara lain yaitu CHEMONEUCLOLYSIS, cara ini menggunakan penyuntikan enzim-enzim ke dalam disc. Cara ini sudah jarang digunakan.
Larangan
a. Berdiri terlalu lama tanpa diselingi gerakan seperti jongkok.
b. Membawa beban yang berat.
c. Duduk terlalu lama.
d. Memakai sepatu hak tinggi.
e. Menulis sambil membungkuk terlalu lama.
f. Tidur tanpa menggunakan alas di permukaan yang keras atau menggunakan kasur yang terlalu empuk.
Anjuran
a. Posisikan kepala dititik tertinggi, bahu ditaruh sedikit kebelakang.
b. Duduk tegak 90 derajat.
c. Gunakanlah sepatu yang nyaman.
d. Jika ingin duduk dengan jangka wqktu yang lama, istirahatkan kaki di lantai atau apa saja yang mnurut anda nyaman.
e. Jika mempunyai masalah dengan tidur, taruhlah bantal di bawah lutut atau jika tidur menyamping, letakkanlah bantal diantara kedua lutut.
f. Hindari berat badan yang berlebihan.
g. Ketika memerlukan berdiri dalam waktu lama salah satu kaki diletakkan diatas supaya sudut ferguson tidak terlalu besar ( sudut ferguson adalah sudut kemiringan sakrum dengan garis horisontal )
Hampir semua orang pernah mengalami nyeri pinggang, hal ini menunjukan seringnya gejala ini dijumpai pada sebagian besar penderita. Sakit pinggang merupakan keluhan banyak penderita yang berkunjung ke dokter. Yang dimaksud dengan istilah sakit pinggang bawah ialah nyeri, pegal linu, ngilu, atau tidak enak didaerah lumbal berikut sacrum. Dalam bahasa inggris disebut dengan istilah Low Back Pain (LBP).
Penyebab LBP bermacam-macam dan multifaktorial; banyak yang ringan, namun ada juga yang berat yang harus ditanggulangi dengan cepat dan tepat. Mengingat tingginya angka kejadian LBP, maka tidaklah bijaksana untuk melakukan pemeriksaan laboratorium yang mendalam secara rutin pada tiap penderita. Hal ini akan memakan waktu yang lama, dengan melakukan anamnesis dan pemeriksaan fisik yang seksama dan dibantu oleh pemeriksaan laboratorium yang terarah, maka penyebab LBP dapat ditegakan pada sebagian terbesar penderita
Untuk lebih mendalami tentang low back pain, sejenak perlu diketahui dahulu fungsi dari tulang belakang. Tulang belakang merupakan daerah penyokong terbanyak dalam fungsi tubuh. Tulang belakang terdiri atas 33 ruas yang merupakan satu kesatuan fungsi dan bekerja bersama-sama melakukan tugas-tugas seperti:
1. memperhatikan posisi tegak tubuh
2. menyangga berat badan
3. fungsi pergerakan tubuh
4. pelindung jaringan tubuh
Pada saat berdiri, tulang belakang memiliki fungsi sebagai penyangga berat badan, sedangkan pada saat jongkok atau memutar, tulang belakang memiliki fungsi sebagai penyokong pergerakan tersebut. Struktur dan peranan yang kompleks dari tulang belakang inilah yang seringkali menyebabkan masalah.
Pada makalah ini pengertian nyeri pinggang bawah digunakan untuk menjelaskan gejala nyeri yang terlokalisir didaerah lumbal atau nyeri yang menjalar ke tungkai atau kaki dengan menyingkirkan penyebab nyeri lain yang spesifik.
DEFINISI
Nyeri pinggang bawah atau low back pain merupakan rasa nyeri, ngilu, pegal yang terjadi di daerah pinggang bagian bawah. Nyeri pinggang bawah bukanlah diagnosis tapi hanya gejala akibat dari penyebab yang sangat beragam.
Low Back Pain menurut perjalanan kliniknya dibedakan menjadi dua yaitu :
A. Acute low back pain
Rasa nyeri yang menyerang secara tiba-tiba, rentang waktunya hanya sebentar, antara beberapa hari sampai beberapa minggu. Rasa nyeri ini dapat hilang atau sembuh. Acute low back pain dapat disebabkan karena luka traumatic seperti kecelakaan mobil atau terjatuh, rasa nyeri dapat hilang sesaat kemudian. Kejadian tersebut selain dapat merusak jaringan, juga dapat melukai otot, ligamen dan tendon. Pada kecelakaan yang lebih serius, fraktur tulang pada daerah lumbal dan spinal dapat masih sembuh sendiri. Sampai saat ini penatalaksanan awal nyeri pinggang acute terfokus pada istirahat dan pemakaian analgesik.
B. Chronic low back pain
Rasa nyeri yang menyerang lebih dari 3 bulan atau rasa nyeri yang berulang-ulang atau kambuh kembali. Fase ini biasanya memiliki onset yang berbahaya dan sembuh pada waktu yang lama. Chronic low back pain dapat terjadi karena osteoarthritis, rheumatoidarthritis, proses degenerasi discus intervertebralis dan tumor.
Disamping hal tersebut diatas terdapat juga klasifikasi patologi yang klasik yang juga dapat dikaitkan LBP. Klasifikasi tersebut adalah :
- Trauma
- Infeksi
- Neoplasma
- Degenerasi
- Kongenital
Nyeri pinggang merupakan masalah kesehatan masyarakat yang penting pada semua negara. Besarnya masalah yang diakibatkan oleh nyeri pinggang dapat dilihat dari ilustrasi data berikut. Pada usia kurang dari 45 tahun, nyeri pinggang menjadi penyebab kemangkiran yang paling sering, penyebab tersering kedua kunjungan kedokter, urutan kelima masuk rumah sakit dan masuk 3 besar tindakan pembedahan. Pada usia antara 19-45 tahun, yaitu periode usia yang paling produktif, nyeri pinggang menjadi penyebab disabilitas yang paling tinggi.
Di Indonesia, LBP dijumpai pada golongan usia 40 tahun. Secara keseluruhan, LBP merupakan keluhan yang paling banyak dijumpai (49 %). Pada negara maju prevalensi orang terkena LBP adalah sekitar 70-80 %. Pada buruh di Amerika, kelelahan LBP meningkat sebanyak 68 % antara thn 1971-1981.
Sekitar 80-90% pasien LBP menyatakan bahwa mereka tidak melakukan usaha apapun untuk mengobati penyakitnya jadi dapat disimpulkan bahwa LBP meskipun mempunyai prevalensi yang tinggi namun penyakit ini dapat sembuh dengan sendirinya.
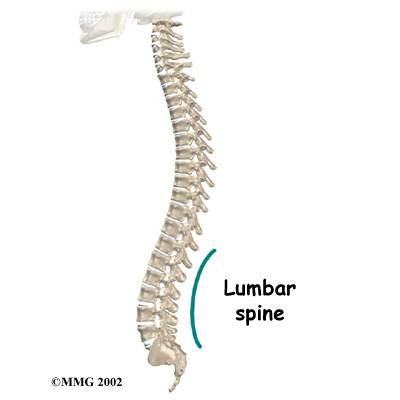
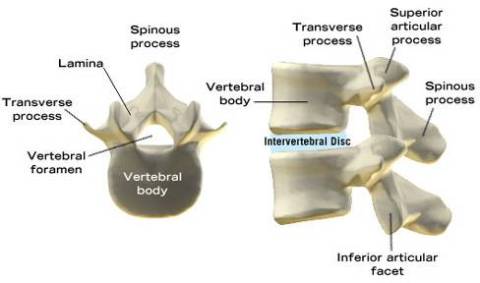
ANATOMI
Struktur utama dari tulang punggung adalah vertebrae, discus invertebralis, ligamen antara spina, spinal cord, saraf, otot punggung, organ-organ dalam disekitar pelvis, abdomen dan kulit yang menutupi daerah punggung.
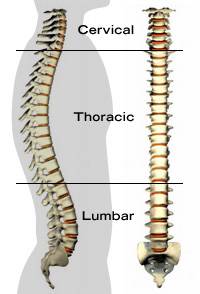
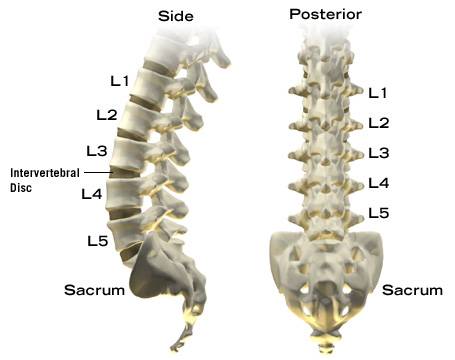
Columna vertebralis (tulang punggung) terdiri atas :
1. Vertebrae cervicales 7 buah
2. Vertebrae thoracalis 12 buah
3. Vertebrae lumbales 5 buah
4. Vertebrae sacrales 5 buah
5. Vertebrae coccygeus 4-5 buah
Vertebra cervicales, thoracalis dan lumbalis termasuk golongan true vertebrae.
Pada vertebrae juga terdapat otot-otot yang terdiri atas :
1. Musculus trapezius
2. Muskulus latissimus dorsi
3. Muskulus rhomboideus mayor
4. Muskulus rhomboideus minor
5. Muskulus levator scapulae
6. Muskulus serratus posterior superior
7. Muskulus serratus posterior inferior
8. Muskulus sacrospinalis
9. Muskulus erector spinae
10. Muskulus transversospinalis
11. Muskulus interspinalis
Otot-otot tersebut yang menghubungkan bagian punggung ke arah ekstrremitas maupun yang terdapat pada bagian punggung itu sendiri.Otot pada punggung memiliki fungsi sebagai pelindung dari columna spinalis, pelvis dan ekstremitas. Otot punggung yang mengalami luka mungkin dapat menyebabkan terjadinya low back pain.




PENYEBAB
Penyebab nyeri pinggang bawah bermacam-macam dan multifaktor. Di antaranya dapat disebut :
1) KELAINAN KONGENITAL
Kelainan kongenital tidak merupakan penyebab nyeri pinggang bawah yang penting. Kelainan kongenital yang dapat menyebabkan nyeri pinggang bawah adalah :
a) Spondilolisis dan spondilolistesis
Pada Spondilolisis tampak bahwa sewaktu pembentukan korpus vertebrae itu ( in utero ) arkus vertebrae tidak bertemu dengan korpus vertebraenya sendiri.
Pada spondilolistesis korpus vertebrae itu sendiri ( biasanya L5 ) tergeser ke depan.
Walaupun kejadian ini terjadi sewaktu bayi itu masih berada dalam kandungan, namun ( oleh karena timbulnya kelinan-kelainan degeneratif ) sesudah berumur 35 tahun, barulah timbul keluhan nyeri pinggang. Nyeri pinggang ini berkurang / hilang bila penderita duduk atau tidur. Dan akan bertambah, bila penderita itu berdiri atau berjalan.
Spondilolitesis dapat mengakibatkan tertekuknya radiks L5 sehingga timbul nyeri radikuler.
b) Spina Bifida
Bila di daerah lumbosakral terdapat suatu tumor kecil yang ditutupi oleh kulit yang berbulu, maka hendaknya kita waspada bahwa didaerah itu ada tersembunyi suatu spina bifida okulta.
Pada foto rontgen tampak bahwa terdapat suatu hiaat pada arkus spinosus di daerah lumbal atau sakral. Karena adanya defek tersebut maka pada tempat itu tidak terbentuk suatu ligamentum interspinosum.
Keadaan ini akan menimbulkan suatu “lumbo-sakral sarain” yang oleh si penderita dirasakan sebagai nyeri pinggang.
c) Stenosis kanalis vertebralis
Diagnosis penyakit ini ditegakkan secara radiologis. Walaupun penyakit telah ada sejak lahir, namun gejala-gejalanya baru tampak setelah penderita berumur 35 tahun.
Gejala yang tampak adalah timbulnya nyeri radikuler bila si penderita jalan dengan sikap tegak. Nyeri hilang begitu penderita berhenti jalan atau bila ia duduk. Untuk menghilangkan rasa nyerinya maka penderita lantas jalan sambil membungkuk.
d) Spondylosis lumbal
Penyakit sendi degeneratif yang mengenai vertebra lumbal dan discus intervertebralis, yang menyebabkan nyeri dan kekakuan.
e) Spondylitis.
Suatu bentuk degeneratif sendi yang mengenai tulang belakang . ini merupakan penyakit sistemik yang etiologinya tidak diketahui, terutama mengenai orang muda dan menyebabkan rasa nyeri dan kekakuan sebagai akibat peradangan sendi-sendi dengan osifikasi dan ankilosing sendi tulang belakang.
2) TRAUMA DAN GANGGUAN MEKANIS
Trauma dan gngguan mekanis merupakan penyebab utam nyeri pinggang bawah. Pada orang-orang yang tidak biasa melakukan pekerjaan otot atau sudah lama tidak melakukan kegiatan ini dapat menderita nyeri pinggang bawah yang akut. Cara bekerja di pabrik atau di kantor dengan sikap yang salah lama-lama nenyebabkan nyeri pinggang bawah yang kronis.
Patah tulang, pada orang yang umurnya sudah agak lanjut sering oleh karena trauma kecil saja dapat menimbulkan fraktur kompresi pada korpus vertebra. Hal ini banyak ditemukan pada kaum wanita terutam yang sudah sering melahirkan. Dalam hal ini tidak jarang osteoporosis menjadi sebab dasar daripada fraktur kompresi. Fraktur pada salah satu prosesus transversus terutama ditemukan pada orang-orang lebih muda yang melakukan kegiatan olahraga yang terlalu dipaksakan.
Pada penderita dengan obesitas mungkin perut yang besar dapat menggangu keseimbangan statik dan kinetik dari tulang belakang sehingga timbul nyeri pinggang.
Ketegangan mental terutama ketegangan dalam bidang seksual atau frustasi seksual dapat ditransfer kepada daerah lumbal sehingga timbul kontraksi otot-otot paraspinal secara terus menerus sehingga timbul rasa nyeri pinggang. Analog dengan tension headache maka nyeri pinggang semacam ini dapat dinamakan “tension backache”.
Tidak jarang seorang pemuda mengeluh tentang nyeri pinggang, yang timbul karena adanya anggapan yang salah yaitu bahwa karena seringnya melakukan onani di waktu yang lampau lantas kini sumsum balakangnya telah menjadi kering dan nyeri.
3. RADANG ( INFLAMASI )
Artritis rematoid dapat melibatkan persendian sinovial pada vertebra. Artritis rematoid merupakan suatu proses yang melibatkan jaringan ikat mesenkimal.
Penyakit Marie-Strumpell
Penyakit Marie-Strumpell, yang juga dikenal dengan nama spondilitis ankilosa atau bamboo spine terutama mengenai pria dan teruta mengenai kolum vertebra dan persendian sarkoiliaka. Gejala yang sering ditemukan ialah nyeri lokal dan menyebar di daerah pnggang disertai kekakuan
( stiffness ) dan kelainan ini bersifat progresif.
4. TUMOR ( NEOPLASMA )
Tumor vertebra dan medula spinalis dapat jinak atau ganas. Tumor jinak dapat mengenai tulang atau jaringan lunak. Contoh gejala yang sering dijumpai pada tumor vertebra ialah adanya nyeri yang menetap. Sifat nyeri lebih hebat dari pada tumor ganas daripada tumor jinak. Contoh tumor tulang jinak ialah osteoma osteoid, yang menyebabkan nyeri pinggang terutama waktu malam hari. Tumor ini biasanya sebesar biji kacang, dapat dijumpai di pedikel atau lamina vertebra. Hemangioma adalah contoh tumor benigna di kanalis spinal yang dapat menyebabkan nyeri pinggang bawah. Meningioma adalah tumor intradural dan ekstramedular yang jinak, namun bila ia tumbuh membesar dapat mengakibatkan gejala yang besar seperti kelumpuhan
5. GANGGUAN METABOLIK
Osteoporosis akibat gangguan metabolik yang merupakan penyebab banyak keluhan nyeri pada pinggang dapat disebabkan oleh kekurangan protein atau oleh gangguan hormonal (menopause,penyakit cushing). Sering oleh karena trauma ringan timbul fraktur kompresi atau seluruh panjang kolum vertebra berkurang karena kolaps korpus vertebra.penderita menjadi bongkok dan pendek denga nyeri difus di daerah pinggang.
6. PSIKIS
Banyak gangguan psikis yang dapat memberikan gejala nyeri pinggang bawah.misalnya anksietas dapat menyebabkan tegang otot yang mengakibatkan rasa nyeri,misalnya dikuduk atau di pinggang;rasa nyeri ini dapat pula kemudian menambah meningkatnya keadaan anksietas dan diikuti oleh meningkatnya tegang otot dan rasa nyeri.kelainan histeria,kadang-kadang juga mempunyai gejala nyeri pinggang bawah.
FAKTOR RESIKO
Faktor resiko nyeri pinggang meliputi usia, jenis kelamin, berat badan, etnis, merokok sigaret, pekerjaan, paparan getaran, angkat beban yang berat yang berulang-ulang, membungkuk, duduk lama, geometri kanal lumbal spinal dan faktor psikososial. Pada laki-laki resiko nyeri pinggang meningkat sampai usia 50 tahun kemudian menurun, tetapi pada wanita tetap terus meningkat. Peningkatan insiden pada wanita lebih 50 tahun kemungkinan berkaitan dengan osteoporosis.
LOKASI
Lokasi untuk nyeri pinggang bawah adalah daerah lumbal bawah, biasanya disertai penjalaran ke daerah-daerah lain, antara lain sakroiliaka, koksigeus, bokong, kebawah lateral atau posterior paha, tungkai, dan kaki.
DIAGNOSA
1. ANAMNESA
Beberapa pertanyaan yang dapat diajukan dalam menganamnesa pasien dengan kemungkinan diagnosa Low Back Pain.
1. Apakah terasa nyeri ?
2. Dimana terasa nyeri ?
3. Sudah berapa lama merasakan nyeri ?
4. Bagaimana kuantitas nyerinya? (berat atau ringan)
5. Apa yang membuat nyeri terasa lebih berat atau terasa lebih ringan?
6. Adakah keluhan lain?
7. apakah dulu anda ada menderita penyakit tertentu?
8. bagaimana keadaan kehidupan pribadi anda?
9. bagaimana keadaan kehidupan sosial anda?
2. PEMERIKSAAN
Pemeriksaan fisik secara komprehensif pada pasien dengan nyeri pinggang meliputi evaluasi sistem neurologi dan muskuloskeltal. Pemeriksaan neurologi meliputi evaluasi sensasi tubuh bawah, kekuatan dan refleks-refleks
1. Motorik.
Pemeriksaan yang dilakukan meliputi :
a. Berjalan dengan menggunakan tumit.
b. Berjalan dengan menggunakan jari atau berjinjit.
c. Jongkok dan gerakan bertahan ( seperti mendorong tembok )
2. Sensorik.
a. Nyeri dalam otot.
b. Rasa gerak.
3.Refleks.
Refleks yang harus di periksa adalah refleks di daerah Achilles dan Patella, respon dari pemeriksaan ini dapat digunakan untuk mengetahui lokasi terjadinya lesi pada saraf spinal.
4. Test-Test
a. Test Lassegue
Pada tes ini, pertama telapak kaki pasien ( dalam posisi 0° ) didorong ke arah muka kemudian setelah itu tungkai pasien diangkat sejauh 40° dan sejauh 90°.

Tes ini dilakukan untuk mendeteksi kelainan di pinggang dan pada sendi sakro iliaka. Tindakan yang dilakukan adalah fleksi, abduksi, eksorotasi dan ekstensi.

c. Test Kebalikan Patrick
Dilakukan gerakan gabungan dinamakan fleksi, abduksi, endorotasi, dan ekstensi meregangkan sendi sakroiliaka. Test Kebalikan Patrick positif menunjukkan kepada sumber nyeri di sakroiliaka.
PENUNJANG
FOTO
1.Plain
X-ray adalah gambaran radiologi yang mengevaluasi tulang,sendi, dan luka degeneratif pada spinal.Gambaran X-ray sekarang sudah jarang dilakukan, sebab sudah banyak peralatan lain yang dapat meminimalisir waktu penyinaran sehingga efek radiasi dapat dikurangi.X-ray merupakan tes yang sederhana, dan sangat membantu untuk menunjukan keabnormalan pada tulang. Seringkali X-ray merupakan penunjang diagnosis pertama untuk mengevaluasi nyeri punggung, dan biasanya dilakukan sebelum melakukan tes penunjang lain seperti MRI atau CT scan. Foto X-ray dilakukan pada posisi anteroposterior (AP ), lateral, dan bila perlu oblique kanan dan kiri.

2. Myelografi
Myelografi adalah pemeriksan X-ray pada spinal cord dan canalis spinal. Myelografi merupakan tindakan infasif, yaitu cairan yang berwarna medium disuntikan ke kanalis spinalis, sehingga struktur bagian dalamnya dapat terlihat pada layar fluoroskopi dan gambar X-ray. Myelogram digunakan untuk diagnosa pada penyakit yang berhubungan dengan diskus intervertebralis, tumor spinalis, atau untuk abses spinal.

3. Computed Tornografi Scan ( CT- scan ) dan Magnetic Resonance Imaging (MRI )
CT-scan merupakan tes yang tidak berbahaya dan dapat digunakan untuk pemeriksaan pada otak, bahu, abdomen, pelvis, spinal, dan ekstemitas. Gambar CT-scan seperti gambaran X-ray 3 dimensi.
MRI dapat menunjukkan gambaran tulang belakang yang lebih jelas daripada CT-scan. Selain itu MRI menjadi pilihan karena tidak mempunyai efek radiasi. MRI dapat menunjukkan gambaran tulang secara sebagian sesuai dengan yang dikehendaki. MRI dapat memperlihatkan diskus intervertebralis, nerves, dan jaringan lainnya pada punggung.

4. Electro Miography ( EMG ) / Nreve Conduction Study ( NCS )
EMG / NCS merupakan tes yang aman dan non invasif yang digunakan untuk pemeriksaansaraf pada lengan dan kaki.
EMG / NCS dapat memberikan informasi tentang :
1. Adanya kerusakan pada saraf
2. Lama terjadinya kerusakan saraf ( akut atau kronik )
3. Lokasi terjadinya kerusakan saraf ( bagian proksimalis atau distal )
4. Tingkat keparahan dari kerusakan saraf
5. Memantau proses penyembyhan dari kerusakan saraf
Hasil dari EMG dan MRI dapat digunakan untuk mengevaluasi kondisi fisik pasien dimana mungkin perlu dilakukan tindakan selanjutnya yaitu pambedahan.
PENGOBATAN
Obat
1. Obat-obat analgesik
Obat-obat analgesik umumya dibagi menjadi dua golongan besar :
– Analgetik narkotik
Obat-obat golongan ini terutama bekerja pada susunan saraf digunakan untuk menghilangkan rasa sakit yang berasal dari organ viseral. Obat golongan ini hampir tidak digunakan untuk pengobatan LBP karena bahaya terjadinya adiksi pada penggunaan jangka panjang. Contohnya : Morfin, heroin, dll.
– Analgetik antipiretik
Sangat bermanfat untuk menghilangkan rasa nyeri mempunyai khasiat anti piretik, dan beberapa diantaranya juga berkhasiat antiinflamasi. Kelompok obat-obat ini dibagi menjadi 4 golongan :
a) Golongan salisilat
Merupakan analgesik yang paling tua, selain khasiat analgesik juga mempunyai khasiat antipiretik, antiinflamasi, dan antitrombotik. Contohnya : Aspirin
Dosis Aspirin : Sebagai anlgesik 600 – 900 mg, diberikan 4 x sehari
Sebagai antiinflamasi 750 – 1500 mg, diberikan 4 x sehari
Kontraindikasi : Penderita tukak lambung
Resiko terjadinya pendarahan
Gangguan faal ginjal
Hipersensitifitas
Efek samping : Gangguan saluran cerna
Anemia defisiensi besi
Serangan asma bronkial
b) Golongan Paraaminofenol
Paracetamol dianggap sebagai analgesik-antipiretik yang paling aman untuk menghilangkan rasa nyeri tanpa disertai inflamasi.
Dosis terapi : 600 – 900 mg, diberikan 4 x sehari
c) Golongan pirazolon
Dipiron mempunyai aceptabilitas yang sangat baik oleh penderita, lebih kuat dari pada paracetamol, dan efek sampingnya sangat jarang.
Dosis terapi : 0,5 – 1 gram, diberikan 3 x sehari
d) Golongan asam organik yang lain
Derivat asam fenamat
Yang termasuk golongan ini misalnya asam mefenamt, asam flufenamat, dan Na- meclofenamat.Golongan obat ini sering menimbulkan efek samping terutama diare.Dosis asam mefenamat sehari yaitu 4×500 mg,sedangkan dosis Na-meclofenamat sehari adalah 3-4 kali 100 mg.
Derivat asam propionat
Golongan obat ini merupakan obat anti inflamasi non steroid (AINS) yang relatif baru, yang juga mempunyai khasiat anal getik dam anti piretik. Contoh obat golongan ini misalnya ibuprofen, naproksen, ketoprofen, indoprofen dll.
Derifat asam asetat
Sebagai contoh golonagn obat ini ialah Na Diklofenak. Selain mempunyai efek anti inflamasi yang kuat, juga mempunyai efek analgesik dan antipiretik. Dosis terapinya 100-150 mg 1 kali sehari.
Derifat Oksikam
Salah satu contohnya adalah Piroxicam, dosis terapi 20 mg 1 kali sehari.
Fisioterapi
a. Terapi Panas
Terapi menggunakan kantong dingin – kantong panas. Dengan menaruh sebuah kantong dingin di tempat daerah punggung yang terasa nyeri atau sakit selama 5-10 menit. Jika selama 2 hari atau 48 jam rasa nyeri masih terasa gunakan heating pad (kantong hangat).
b. Elektro Stimulus
– Acupunture
Menggunakan jarum untuk memproduksi rangsangan yang ringan tetapi cara ini tidak terlalu efisien karena ditakutkan resiko komplikasi akibat ketidaksterilan jarum yang digunakan sehingga menyebabkan infeksi.
– Ultra Sound
Untuk menghangatkan

– Radiofrequency Lesioning
Dengan menggunakan impuls listrik untuk merangsang saraf
– Spinal Endoscopy
Dengan memasukkan endoskopi pada kanalis spinalis untuk memindahkan atau menghilangkan jaringan scar.
– Percutaneous Electrical Nerve Stimulation (PENS)
– Elektro Thermal Disc Decompression
– Trans Cutaneous Electrical Nerve Stimulation ( TENS )
Menggunakan alat dengan tegangan kecil.
c. Traction
Helaan atau tarikan pada badan ( punggung ) untuk kontraksi otot.

d. Pemijatan atau massage
Dengan terapi ini bisa menghangatkan, merileksi otot belakang dan melancarkan
perdarahan.
Latihan Low Back Pain dapat dilakukan sebagai berikut :
a. Lying supine hamstring stretch

b. Knee to chest stretch


c. Pelvic Tilt


d. Sitting leg stretch


e. Hip and quadriceps stretch

e. Alat Bantu
1. Back corsets.
Penggunaan penahan pada punggung sangat membantu untuk mengatasi Low Back Pain yang dapat membungkus punggung dan perut.

2. Tongkat Jalan
Operasi
Tipe operasi yang dilakukan oleh dokter bedah tergantung pada tulang belakang/punggung pasien. Biasanya prosedurnya menyangkut pada LAMINECTOMY yang mana menghendaki bagian yang dinagkat dari vertebral arch untuk memperoleh kepastian apa penyebab dari LBP pasien. Jika disc menonjol atau bermasalah, para ahli bedah akan melakukan bagian laminectomy untuk mencari tahu vertebral kanal, mengidentisir ruptered disc ( disc yang buruk ), dan mengambil atau memindahkan bagian yang baik dari disc yang bergenerasi, khususnya kepingan atau potongan yang menindih saraf.
Ahli bedah mungkin mempertimbangkan prosedur kedua yaitu SPINAL FUSION, jika si pasien merasa membutuhkan keseimbangan di bagian spinenya. Spinal fusion merupakan operasi dengan menggabungkan vertebral dengan bone grafts. Kadang graft tersebut dikombinasikan dengan metal plate atau dengan alat yang lain.
Ada juga sebagian herniated disc ( disc yang menonjol ) yang dapat diobati dengan teknik PERCUTANEOUS DISCECTOMY, yang mana discnya diperbaiki menembus atau melewati kulit tanpa membedah dengan menggunakan X-ray sebagai pemandu. Ada juga cara lain yaitu CHEMONEUCLOLYSIS, cara ini menggunakan penyuntikan enzim-enzim ke dalam disc. Cara ini sudah jarang digunakan.
Larangan
a. Berdiri terlalu lama tanpa diselingi gerakan seperti jongkok.
b. Membawa beban yang berat.
c. Duduk terlalu lama.
d. Memakai sepatu hak tinggi.
e. Menulis sambil membungkuk terlalu lama.
f. Tidur tanpa menggunakan alas di permukaan yang keras atau menggunakan kasur yang terlalu empuk.
Anjuran
a. Posisikan kepala dititik tertinggi, bahu ditaruh sedikit kebelakang.
b. Duduk tegak 90 derajat.
c. Gunakanlah sepatu yang nyaman.
d. Jika ingin duduk dengan jangka wqktu yang lama, istirahatkan kaki di lantai atau apa saja yang mnurut anda nyaman.
e. Jika mempunyai masalah dengan tidur, taruhlah bantal di bawah lutut atau jika tidur menyamping, letakkanlah bantal diantara kedua lutut.
f. Hindari berat badan yang berlebihan.
g. Ketika memerlukan berdiri dalam waktu lama salah satu kaki diletakkan diatas supaya sudut ferguson tidak terlalu besar ( sudut ferguson adalah sudut kemiringan sakrum dengan garis horisontal )

























